“Resulta paradójico que un país con una de las esperanzas de vida más altas del mundo (Top 5 global) y una población de mayores de 65 años en crecimiento constante dedique recursos tan limitados a su cuidado ¿Cómo se sostiene entonces el sistema? La respuesta es sencilla y conocida. Gracias a una red de seguridad que no computa en los presupuestos públicos, el cuidado informal. Si sumamos el coste de los cuidados informales (valorados a coste de reemplazo o coste de oportunidad) el gasto total real en España se dispararía hasta situarse entre el 1,2 y el 1,7% del PIB, casi el doble de la cifra actual (0,9%)”. Y cercano al promedio OCDE (1,8%).
Texto: Sergi Jiménez-Martín (UPF, BSE y FEDEA) y Analía Viola (FEDEA)
FEDEA Apuntes 2026/04. Enero de 2026
El sistema de cuidados de larga duración (CLD) en España ha experimentado transformaciones significativas desde la aprobación de la Ley 39/2006, conocida como Ley de Promoción de la Autonomía Personal y Atención a las Personas en Situación de Dependencia (SAAD).
1
Introducción
Antes de su implementación, el modelo español se caracterizaba por un enfoque fuertemente familiarista, con niveles de gasto muy reducidos en comparación con el entorno europeo. El SAAD supuso un avance decisivo, al universalizar el derecho a recibir una prestación y establecer un marco estatal de financiación y coordinación.
A pesar de dichos avances, persisten importantes desafíos: listas de espera elevadas y desiguales entre comunidades autónomas, fuerte dependencia del cuidado informal, limitada cobertura de servicios profesionales y tensiones en la financiación del sistema.
Pronto se cumplirán 20 años de la aprobación de la Ley Autonomía y Atención a la Dependencia (SAAD). La pregunta que debemos hacernos hoy, con los datos en la mano, es si ese derecho se ha consolidado o si, por el contrario, seguimos atrapados en un esquema de promesas a medio cumplir, una financiación inestable y una cierta desigualdad territorial que aún no sabemos si es positiva (derivada de la adaptación a las personas y el territorio) o negativa (basada en criterios arbitrarios).
En este documento analizamos algunos problemas y retos de la implementación de la atención a la dependencia en España. En primer lugar, comenzamos con un breve análisis de la situación de España en algunas dimensiones de los CLD en perspectiva comparada. Luego pasaremos a analizar el contexto institucional. Posteriormente examinamos el empleo en el sector de la dependencia y haremos hincapié en los indicadores de gasto en dependencia y su financiación. Finalmente exponemos las conclusiones.
2
Cuidados de larga duración en perspectiva comparada
En esta sección se presenta un análisis comparado de los CLD en España y diversos países europeos, con el objetivo de contextualizar el desempeño del sistema español dentro de un marco internacional. Para ello, se examinan tres indicadores claves que permiten evaluar algunas dimensiones en la atención a la dependencia: 1. limitaciones en actividades básicas de la vida cotidiana (ABVC) como vestirse, ducharse, comer y trasladarse, 2. cobertura de las ayudas a la dependencia y 3. gasto en CLD.
El envejecimiento de la población incrementa de forma inevitable la demanda de cuidados de larga duración. Conocer cuántas personas presentan dificultades para realizar actividades cotidianas resulta fundamental, ya que este indicador ofrece una aproximación directa al nivel de dependencia existente en la sociedad. En promedio en la UE27, el 47% de los mayores de 65 años declaran limitaciones moderadas o severas en ABVC, disminuyendo 4 pp respecto de 2023. España se sitúa por debajo del promedio europeo con un 40% de los mayores de 65 años que declaran tener limitaciones en 2024, mejorando respecto del año 2023 (50%).
“Si sumamos a quienes esperan la valoración de grado (136.009 personas), a quienes esperan el Programa Individual de Atención (PIA) (123.857 personas) y a quienes se les ha aprobado el PIA pero están esperando recibir la prestación o servicio que establece ese PIA (26.995 personas) la cifra superaba las 286.000 personas a mediados del pasado año”
Los CLD de larga duración tienden a ser mayores en los países del norte, que tradicionalmente cuentan con sistemas más desarrollados. Aun así, España ha experimentado un avance notable en los últimos años. En el conjunto de la OCDE, la mayor parte de las prestaciones se prestan en el hogar, con un promedio del 11,6% en 2023. En el caso español, esta orientación hacia la atención domiciliaria es aún más marcada: en 2024, el 14% de las personas recibían apoyos en sus hogares, frente al 2,3% que lo hacía en instituciones. Se puede apreciar el aumento notable de casi 5 pp del porcentaje de personas que reciben ayudas respecto del año 2019.
Gasto en CLD respecto del PIB. Países seleccionados OCDE. 2019-2024
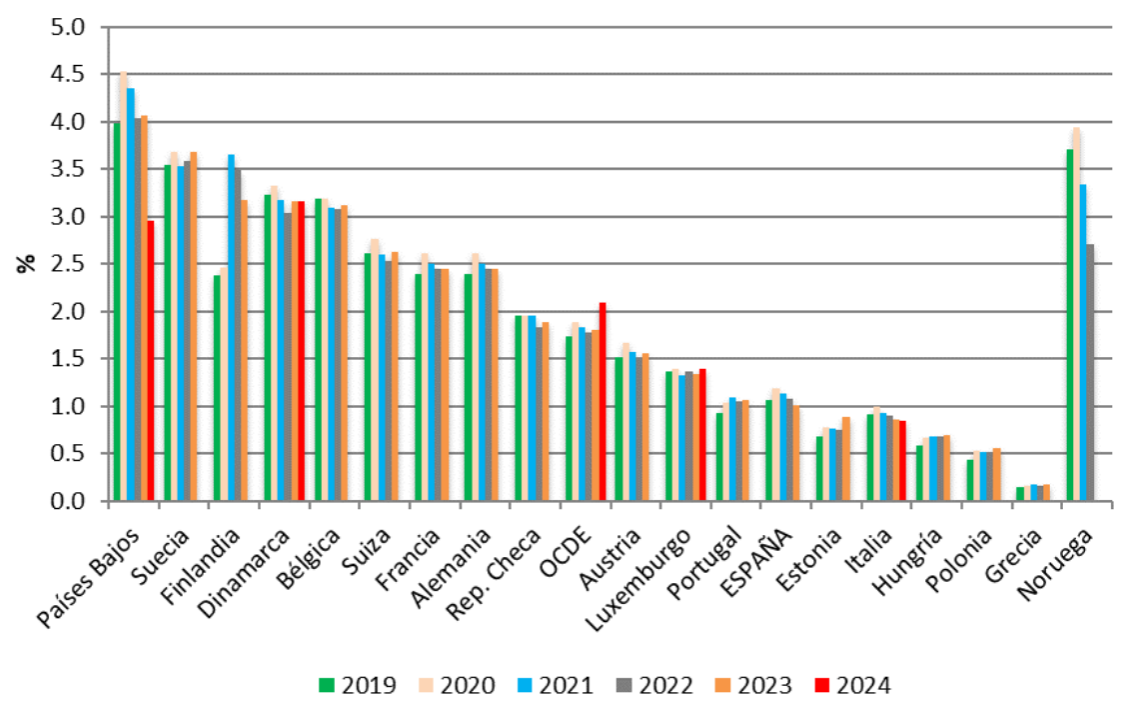
2024: solo Canadá, Dinamarca, Islandia, Irlanda, Italia, Corea, Luxemburgo, Países Bajos.
Por último, los datos recientes de gasto en CLD muestran que España sigue situándose rezagada respecto al contexto europeo. El esfuerzo financiero destinado a CLD en España se sitúa en torno al 0,9–1% del PIB, una proporción notablemente inferior al promedio de la OCDE, que alcanza el 1,8%. La brecha es aún más evidente cuando se compara con los países del norte de Europa, donde la inversión oscila entre el 3% y el 4% del PIB. El gasto en CLD como proporción del gasto sanitario total muestra diferencias significativas entre países. En 2023, España destinó el 10,2%, una cifra que se sitúa por debajo del promedio de la OCDE (13,7%). La distancia es aún mayor si se compara con los países del norte de Europa, donde este porcentaje oscila entre el 20% y el 30%. En conjunto, los datos indican que, pese a los avances, el esfuerzo relativo de España sigue siendo bajo respecto al de las naciones europeas con sistemas de cuidados más consolidados.
3
El SAAD
Para entender la magnitud del reto, es imperativo recordar de dónde venimos. Antes de la implementación del SAAD, el modelo de cuidado en España era eminentemente “familiarista” (Jiménez y Viola, 2024a). La atención a las personas mayores recaía casi exclusivamente en los hogares (léase: en las mujeres) y la oferta pública se limitaba a servicios ofrecidos fundamentalmente a nivel local, con una financiación discrecional y condicionada a los recursos del beneficiario.
La Ley de Dependencia de 2006 supuso un cambio de paradigma: la universalización del acceso independientemente de la edad, las características demográficas o los recursos. Sin embargo, la implementación de este derecho ha sido, siendo generosos, accidentada. Tras un inicio esperanzador, el sistema sufrió la guadaña de la crisis financiera, con recortes severos de la contribución de la administración general del estado (AGE) en la financiación de la dependencia entre 2012 y 2019, seguidos de una fuerte expansión a partir de 2020.
La financiación del SAAD proviene de una combinación de recursos del Gobierno Central, las Comunidades Autónomas y los copagos de los usuarios. En los primeros años tras la aprobación del SAAD, la carga financiera recaía principalmente sobre las comunidades autónomas. Sin embargo, en los últimos años, el Gobierno Central ha incrementado su contribución financiera mediante importantes incrementos presupuestarios, lo que ha ayudado a subsanar parcialmente la insuficiencia de financiación que aquejó al sistema en sus inicios (Costa-Font, et al., 2025). El diseño es universalista, pero la implementación está descentralizada, lo que genera variaciones notables en tiempos de respuesta, intensidad de prestaciones y cartera de servicios.
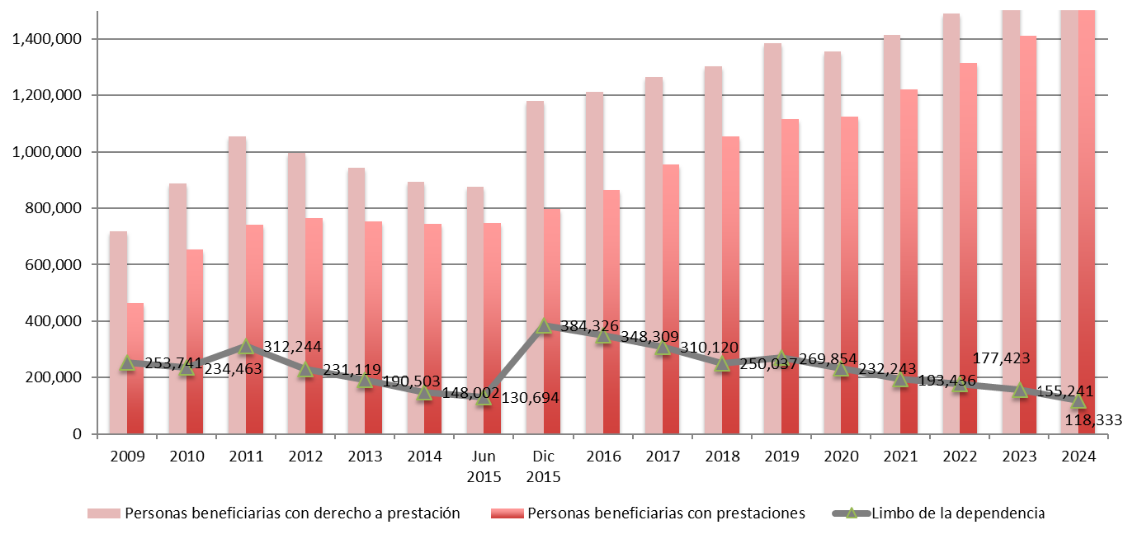
3.1. Las listas de espera y el limbo de la dependencia
Uno de los problemas más graves del sistema ha sido el llamado limbo de la dependencia: el prolongado proceso administrativo en el que quedan atrapadas las personas que, aun teniendo reconocido su derecho a una prestación, aún no han accedido a ella, o bien no llegan a recibirla a tiempo porque fallecen en ese proceso. Hernández-Pizarro (2016) estimó que entre el 5% y el 10% de las aproximadamente 46.000 personas que fallecían cada año mientras esperaban una valoración o la asignación de servicios podrían haber vivido sensiblemente más si hubieran recibido las prestaciones en el momento adecuado.
Evolución del “limbo de la dependencia” en España. 2009-2024
El limbo de la dependencia llegó a alcanzar su punto álgido en el año 2015 cuando llegó a afectar a 385.000 personas, para 2024 esta cifra había descendido a 118.333 (un 7% del total de beneficiarios con derecho). El Plan de Choque iniciado en 2021 contribuyó a la reducción (Jiménez y Viola, 2022), pero persisten diferencias regionales: mientras Castilla y León o Aragón presentan porcentajes casi nulos, Cataluña y País Vasco mantienen cifras elevadas.
No obstante, si sumamos a quienes esperan la valoración de grado (136.009 personas), a quienes esperan el Programa Individual de Atención (PIA) (123.857 personas) y a quienes se les ha aprobado el PIA, pero están esperando recibir la prestación o servicio que establece ese PIA (26.995 personas), la cifra supera las 286.000 personas a mediados de 2025.
3.2 Dispersión territorial: 17 sistemas de atención
En España, aproximadamente el 40% de las prestaciones otorgadas son económicas en la actualidad (especialmente para cuidados familiares-PCF) y un 60% corresponden a servicios profesionales. La ley de 2006 nació con la vocación de proveer servicios (centros de día, residencias, ayuda a domicilio profesional) para profesionalizar el sector y así liberar a las mujeres de la carga de cuidados informales. Sin embargo, la realidad ha impuesto las prestaciones económicas (más intensamente en los inicios del SAAD), a menudo más baratas para la administración, pero socialmente menos eficientes.
“La cartera de servicios varía mucho entre las CCAA, que asumen el 60/70% del gasto. Eso genera 17 modelos distintos. En Cataluña, Murcia y Baleares las prestaciones económicas para cuidados familiares son el 45% del total. En País Vasco (donde la teleasistencia representa el 26%) o Castilla y León han apostado por una cartera se servicios profesionales, con tasas de prestaciones económicas mucho menores”
La descentralización ha permitido adaptar los servicios al territorio, pero también ha generado fuertes disparidades en acceso y cartera de prestaciones. La cartera real de servicios varía ampliamente entre comunidades, lo que genera 17 modelos distintos de atención. En Cataluña, Murcia y Baleares, las prestaciones económicas para cuidados familiares representan cerca del 45-46% del total. En cambio, regiones como el País Vasco (por ejemplo, la teleasistencia representa cerca de un 26%) o Castilla y León han apostado decididamente por una cartera de servicios profesionales, con tasas de prestaciones económicas mucho menores.
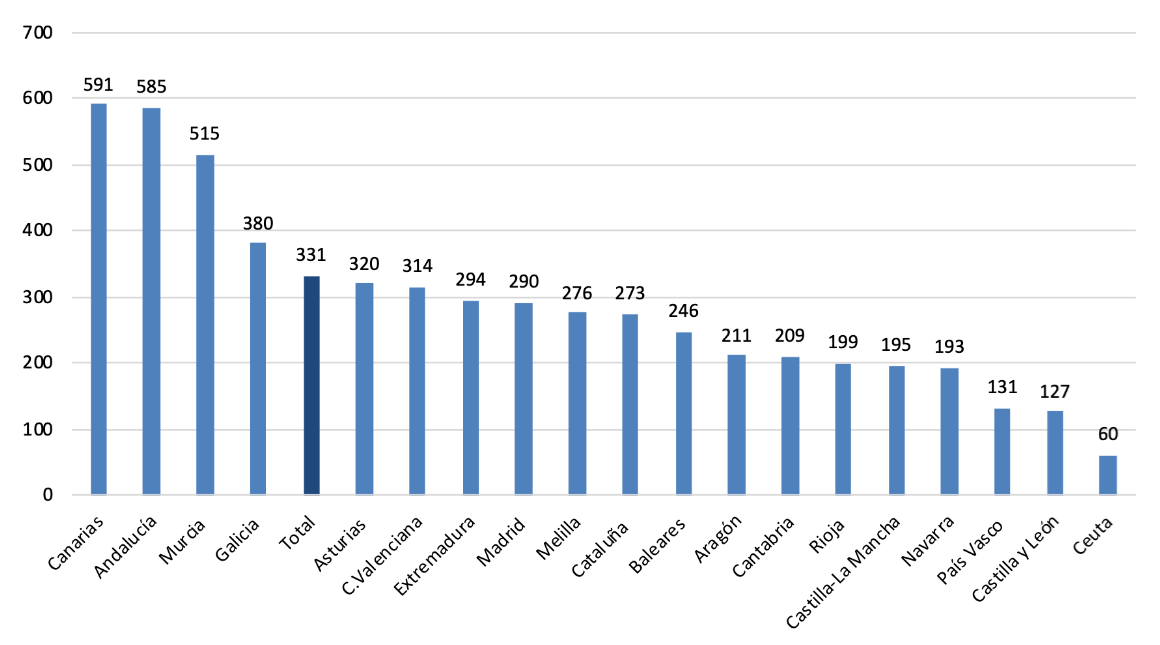
Tiempo medio desde la solicitud hasta la resolución de prestación (en días) por CCAA. Junio 2024.
En materia de tiempos de tramitación también hay una gran divergencia. Así, mientras que en ciudades autónomas como Ceuta o en comunidades como Castilla y León el tiempo medio desde la solicitud hasta la resolución de la prestación es razonable, en regiones como Murcia, Canarias o Andalucía los tiempos se dilatan de forma exasperante. Esto no es solo un problema administrativo; es un problema de equidad básica.
4
Empleo en el sector de la dependencia
No deberíamos cometer el error de analizar la dependencia únicamente como una partida de gasto. Es, también, una inversión con un retorno social y económico tangible. El sector de la dependencia se ha convertido en un motor de empleo relevante en España (Jiménez y Viola, 2024b).
“No deberíamos cometer el error de analizar la dependencia solo como una partida de gasto. Según datos de la EPA del 2T2024 el sector ocupa a más de 700.000 personas, un 3,2% del empleo total, con un crecimiento interanual del 12%. El 82% son mujeres y el 23% nació en el extranjero”
Según datos de la EPA del segundo trimestre de 2024, el sector ocupa a más de 700.000 personas, lo que representa un 3,2% del empleo total y muestra un crecimiento interanual del 12%. Es un sector en expansión sostenida desde 2018 que no conoce la crisis de demanda. La participación del empleo en dependencia supera el 4% del total en regiones como Extremadura, Castilla y León, País Vasco o Galicia. Sin embargo, las condiciones laborales no son del todo las deseadas. Podemos distinguir algunas características del mercado laboral en este sector:
- Bajos salarios: Las remuneraciones relativas no parecen tocar fondo, lo que plantea la duda de si realmente estamos valorando socialmente el cuidado como se merece.
- Alta temporalidad y parcialidad, aunque la reforma laboral parece haber tenido algún impacto en la contratación indefinida.
- Feminización extrema: El 82% de los trabajadores son mujeres.
- Dependencia de la mano de obra inmigrante: Es un sector de entrada clave, donde el 23% de los trabajadores han nacido fuera de España.
5
¿Gastamos mucho o poco?
Existe una narrativa recurrente sobre la insostenibilidad del gasto social. Sin embargo, al comparar España con la UE, la realidad es que nuestro esfuerzo financiero en cuidados de larga duración es, cuanto menos, moderado.
Como ya hemos visto, en términos de PIB, España destina entre el 0,9% y el 1% a cuidados de larga duración. Esta cifra no solo palidece frente al promedio de la OCDE (1,8%), sino que queda a años luz de los países del norte de Europa, que invierten entre el 3% y el 4% de su riqueza nacional en proteger a sus mayores. Lo mismo sucede con el esfuerzo relativo dentro del presupuesto sanitario, un 10,2% del gasto total en salud se asigna a dependencia en España frente al 13,7% en el promedio de la OCDE y más del 20% en los países nórdicos.
Resulta paradójico que un país con una de las esperanzas de vida más altas del mundo (Top 5 global) y una población de mayores de 65 años en crecimiento constante dedique recursos tan limitados a su cuidado. ¿Cómo se sostiene entonces el sistema? La respuesta es sencilla y conocida: gracias a una red de seguridad que no computa en los presupuestos públicos, el cuidado informal (Jiménez y Viola, 2024a).
Si intentamos monetizar este coste oculto –el “gran coste olvidado”– las cifras cambian radicalmente. Las estimaciones que hemos realizado en el marco de un proyecto sobre cuidados de larga duración internacional (Costa-Font, et al, 2025) indican que, si sumamos el coste de los cuidados informales (valorados a coste de reemplazo o coste de oportunidad), el gasto total real en España se dispararía hasta situarse entre el 1,2% y el 1,7% del PIB, casi el doble de la cifra actual. Es decir, una parte sustancial de la factura de la dependencia la siguen pagando las familias con su tiempo y su salud.
6
¿Quién lo financia?
El sistema de financiación es complejo y fuente constante de tensiones entre el gobierno central y las comunidades autónomas. Originalmente se planteó una corresponsabilidad equilibrada, pero en la práctica las comunidades han terminado asumiendo entre el 60% y el 70% del gasto.
Sin embargo, es notable el aumento de la aportación general del Estado (AGE) desde 2021, pasando del 16% al 27% en 2024 y que también se refleja en los Presupuesto Generales de Estado. Como puede verse, el presupuesto estatal creció de forma significativa desde 2021 (+68% en 2021, +23% en 2022, +21% en 2023), alcanzando 3.522 millones.
No obstante, las aportaciones de unos y otros muchas veces no responden a criterios observables y razonables. Observamos que el gasto per cápita de la AGE y las CCAA responde a las teóricas necesidades (medidas por la fracción de mayores de 80). Observamos que en la actualidad la financiación AGE es algo más sensible a las teóricas necesidades. Esto se hace especialmente evidente cuando corregimos considerando solo el gasto por mayor de 65, la pendiente positiva desaparece para la AGE e incluso se torna negativa en el caso de las comunidades. Esto es así porque muchas comunidades reaccionan (negativamente) a las mejoras de las aportaciones AGE y no consideran que una financiación estable de la dependencia sea una de sus prioridades.
Finalmente, hay un tercer pagador del que se habla menos: el usuario. Se suele citar que el copago aporta alrededor del 20% de la financiación (Jiménez y Viola, 2024b). Estudios recientes (Del Pozo, Oliva y Vilaplana, 2025) sugieren que esta cifra está infravalorada. La estadística oficial recoge la participación del usuario en los precios públicos, pero ignora el inmenso esfuerzo privado que realizan las familias cuando, ante la falta de plazas públicas, deben contratar servicios privados utilizando una Prestación Vinculada al Servicio (PEVS) que no cubre el coste real del mercado. Cuando se incluye este gasto “de bolsillo”, la aportación privada se dispara hacia el rango 35-40%, revelando un sistema menos público de lo que aparenta.
7
Reflexiones finales
En los últimos años, España ha mejorado notablemente la financiación estatal y reducido el limbo de la dependencia desde 2021. Sin embargo, persisten desigualdades territoriales, presión sobre el cuidado informal y retos de calidad asistencial.
“La ausencia de una evaluación sistemática de la calidad asistencial dificulta la mejora continua de los servicios. A eso se suman los problemas en recursos humanos -remuneraciones bajas y deficiencias en la formación- la necesidad de una mejor coordinación entre el sistema sanitario y el de cuidados. Y de garantizar la sostenibilidad financiera del sistema para asegurar su viabilidad a largo plazo”
Uno de los principales retos del sistema de cuidados se relaciona con la calidad y la sostenibilidad. Destaca la ausencia de una evaluación sistemática de la calidad asistencial, lo que dificulta la mejora continua de los servicios. A ello se suman los problemas en recursos humanos, caracterizados por remuneraciones bajas y deficiencias en la formación, así como la necesidad de una coordinación más sólida entre el sistema sanitario y el sistema de cuidados. Además, el envejecimiento progresivo de la población obliga a garantizar la sostenibilidad financiera del sistema para asegurar su viabilidad a largo plazo.
El gasto público en cuidados de larga duración podría llegar al 1,8% del PIB en 2050, o hasta el 3% si España converge con la media europea. El modelo actual requiere una financiación predecible, mecanismos homogéneos de acceso y una reducción de la dependencia del cuidado informal. Resulta necesaria una estrategia nacional basada en evidencia que garantice la equidad territorial y la sostenibilidad del sistema. ♦